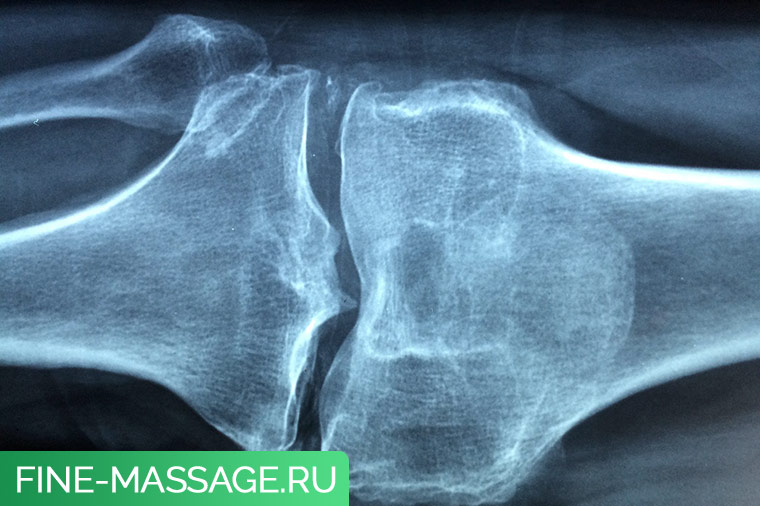
Хондрокальциноз.
Хондрокальциноз – это разновидность артропатии, сопровождающаяся отложением солей в суставном хряще. Причины данного недуга имеют неточное установление, но выявлены определенные связывающие патологии
- гиперпаратиреоз;
- гемолитическая анемия;
- первичный гиперпаратиреоз;
- гемохроматоз;
- гемосидероз;
- гипотиреоз;
- подагра;
- нейропатическая артропатия;
- почечнокаменная болезнь;
- синдром Форестье;
- охроноз;
- сахарный диабет;
- болезнь Вильсона;
- наследственность;
- травма;
- оперативное вмешательство.
Виды заболевания.
Условно недуг можно разделить на:
- Первичную форму, спровоцированную генетическим фактором;
- Вторичную, возникающую на фоне основных патологий;
- Идеопатическую, развивающуюся по неизвестным механизмам.
Симптомы хондрокальцоноза.
Хондрокальциноз протекает в 5 клинических стадиях:
- Псевдоподагра – характеризуется острым началом и нарастающим развитием признаков в первые 2 дня. Наблюдаются выраженный болевой синдром, отечность, местная гиперемия, повышенная температура тела, ограничение подвижности сустава. Такие приступы длятся несколько недель и могут повторяться в течение продолжительного времени. У некоторых больных они провоцируются хирургическим вмешательством. Симптомы исчезают почти полностью до следующего приступа.
- Псевдоревматоидный артрит – на этой стадии происходит отложение солей и развитие очагов воспаления в мелких суставах. Больных беспокоит тугоподвижность пораженной области, особенно по утрам. Появляются первые суставные деформации.
- Деструктивная стадия – поражаются несколько или сразу все большие суставы (коленные, голеностопные, лучезапястные) с соответствующими нарушениями функций и проявлениями, характерными для полиартрита. Чаще страдают женщины за 60 лет.
- Латентная форма – составляет пятую часть всех случаев, протекает вяло, бессимптомно или с минимальными признаками. Зачастую эта фаза обнаруживается случайно при рентгенологическом обследовании.
- Хроническая – боли присутствуют постоянно, движения резко ограничены. В этой фазе наиболее подвержены поражениям колени.
В развитии хондрокальциноза основное значение придается наследственному фактору. Это находит подтверждение в том, что хондрокальциноз часто сочетается с гемахроматозом, диабетом, гиперпаратиреоидизмом, в развитии которых важную роль играет наследственный фактор (нередко болезнь выявляется у нескольких членов одной семьи).
Развитие хондрокальциноза у больных гемофилией и ревматоидным артритом в определенной степени служит доказательством того, что отложение гемосидерина является одним из факторов, вызывающих заболевание. Имеются данные о возможности ингибирующего воздействия ионов железа на активность пирофосфатазы, способствующего увеличению концентрации пирофосфата кальция в суставных тканях.
В период приступа происходит значительное накопление кристаллов пирофосфата кальция в синовиальной оболочке и синовиальной жидкости. По мере прогрессирования болезни приступы становятся все более частыми и продолжительными, а затем она переходит в хроническую форму. Особенно много микрокристаллов пирофосфата кальция накапливается в суставном хряще, что предрасполагает к развитию тяжелого поражения мениска. Вначале лирофосфат кальция обнаруживается в хондроцитах среднего слоя хряща. Впоследствии возникают дистрофические изменения хондроцитов, соли проникают в основное вещество хряща, что вызывает его разрыв, вследствие чего кристаллы пирофосфата кальция поступают в полость сустава.
Отложение микрокристаллов пирофосфата кальция в синовиальной оболочке сопровождается воспалительной реакцией с полиморфнонуклеарной инфильтрацией, отечностью, маленькими очагами некроза, изменениями коллагена. Острый приступ хондрокальциноза сопровождается выраженными болями в суставе, припухлостью, покраснением и ограничением движений. Продолжительность интервалов между приступами составляет от нескольких недель до нескольких лет. Острые признаки воспаления суставов обычно возникают в течение 1—2 сут. В отличие от подагры патологический процесс чаще локализуется в коленных суставах. Возникновение патологии могут спровоцировать следующие факторы:
- Идиопатический фактор – ученым неизвестно, почему вдруг происходит заболевание;
- Генетическая предрасположенность;
- Вторичность, когда хондрокальциноз развивается после другой болезни – гемолитической анемии, подагры, камнеобразования в почках.
- Пониженная активность щитовидной железы;
- Чрезмерная доза кальция в крови, которому нужны витамины Д и С, а также фосфор и магний;
- Избыток железа;
- Излишняя чувствительность клеток к ионам кальция;
- Высокий уровень фосфатов в моче.
К группе риска относятся те, кто перенес травмы суставов, оперативное вмешательство в них, метаболические отклонения. Все это приводит к нарушению целостности хряща или изменяет его ионный состав. Псевдоревматический артрит составляет около 5% случаев хондрокальциноза. Течение хроническое. Пациентов беспокоят боли в мелких суставах кисти. Как и при обычном ревматоидном артрите, наблюдается утренняя скованность. Суставы постепенно деформируются, движения в них ограничены из-за формирования фиброзной контрактуры. Отмечается постоянное повышение СОЭ. В некоторых случаях при этой форме хондрокальциноза выявляется ревматоидный фактор.
Деструктивная форма хондрокальциноза чаще развивается у пожилых женщин в возрасте 60 лет и старше. Эта форма – самая тяжелая, поскольку при ней воспалительный процесс возникает сразу в нескольких крупных суставах. Клиническая картина как при псевдоподагре, отмечается чередование обострений и ремиссий. Характерны интенсивные боли, покраснение и отек в области поражения. Практически всегда наблюдается повышение температуры до фебрильных или субфебрильных цифр. Отмечаются выраженные болевые контрактуры.
Латентная форма хондрокальциноза наблюдается в 10% случаев. Эта форма – самая легкая и благоприятно текущая. Симптомы болезни отсутствуют. Изменения в суставах становятся случайной находкой при проведении рентгенографии в связи с травмой или другим заболеванием.
Кроме того, хондрокальциноз может протекать в виде хронической пирофосфатной артропатии. Явления острого воспаления, повышение температуры и острый болевой синдром для этой формы нехарактерны. Пациенты предъявляют жалобы на умеренные, постоянные боли в суставах (обычно – коленных). При осмотре выявляется незначительный или умеренный отек. Движения ограничены из-за боли.
Диагностика хондрокальциноза.
Так как клиническая картина сходна с другими подобными заболеваниями, поэтому чтобы выявить хондрокальциноз локтевого сустава, колена или пальцев, необходимо пройти дополнительное обследование.
Ключевым и решающим моментом может стать пункция, после чего уже будет проводится исследование синовиальной оболочки. При исследовании в биоптатах обнаруживаются кристаллы кальция и многочисленные дистрофические изменения. Нередко при хондрокальцинозе назначается и контрастирование, которое позволяет выявить уровень поражения на ранних стадиях болезни.
Лечение хондрокальциноза.
Специфического лечения на данный момент не существует. В период обострения назначают противовоспалительную терапию. При необходимости выполняют пункцию сустава для удаления скопившейся жидкости. В сустав вводят кортикостероидные препараты. Назначают массаж (предпочтение точечному или рефлекторному) и физиотерапевтические процедуры.
Немаловажную роль играют и профилактические мероприятия. Особенно нужно в первую очередь обратить внимание на организацию питания. Ведь питание должно быть здоровым, рациональным, необходимо обращать внимание прежде всего на продукты содержащие кальций и фосфор и ограничивать потребление молочных, мясных и рыбных продуктов.
В дополнение к препаратному лечению можно попытаться снять боль народными методами:
- Отвар из корней лопуха большого. 10 корней лопуха измельчают и проваривают в 200 граммах воды около 20 минут. Настой по столовой ложке употребляют внутрь три-четыре раза в день.
- Листьями лопуха большого (свежими) обматывают больной сустав. Можно сделать из них кашицу, что ускорит процесс проникновения в воспаленный участок.
- Листья или почки белой березы (сухих листьев – 8 граммов или свежих – 15 г) или 4 грамма высушенных почек прокипятить в полулитре воды 20 мин. По полстакана выпивать отвар три – четыре раза в день.
Хондрокальциноз полностью вылечить невозможно. Процесс отложения пирофосфатных солей кальция полностью остановить нельзя. Но уменьшить болевые ощущения, спасти хрящ и улучшить обмен веществ можно всегда. Можно соблюдать следующие профилактические меры:
- Избегать больших нагрузок на суставы.
- Поднимать тяжести нужно равно распределяя их на всю спину, обе руки и ноги, симметрично.
- Желательно поддерживать нормальный вес, избегая дополнительные нагрузки на суставы. Если наблюдается избыток веса, нужно привести его в норму.
- Рациональное питание. Не стоит увлекаться обезжиренными молочными продуктами. Следует употреблять молоко, сметану, творог с высоким процентом жира, но в умеренных количествах.
- Выпивать в течение суток до 2 литров чистой воды без газа.
Просто помните, что помощь своему организму дело каждого из нас. Будьте здоровы!