Ректоцеле.
Многие женщины страдают таким недугом, как ректоцеле, симптомы которого на первых порах практически незаметны. В связи с этим основной проблемой при лечении этого недуга является позднее обращение за медицинской помощью, когда болезнь переходит в более опасную стадию.
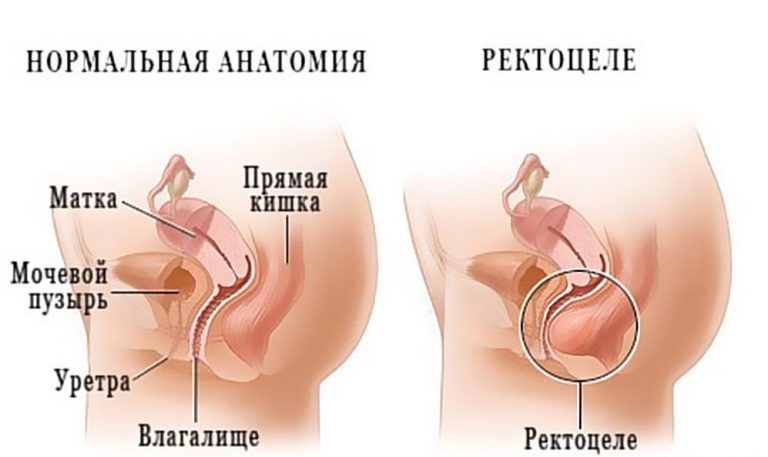
Ректоцеле – дивертикулоподобное выпячивание стенки прямой кишки по направлению к влагалищу, сопровождающееся расстройством акта дефекации. Ректоцеле может проявляться запорами, чувством неполного опорожнения кишечника, необходимостью давления на промежность, зону ягодиц либо стенку влагалища для опорожнения кишечника. Так же возможно развитие геморроя, трещины заднего прохода, криптита, параректальных свищей и других осложнений.
Ректоцеле диагностируется на основании жалоб, данных осмотра, ректального исследования, ректороманоскопии и проктографии с натуживанием. Клинические проявления заболевания зависят от интенсивности выпячивания прямой кишки. По статистике заболеванию чаще всего подвержены женщины в возрасте после 40. У мужчин эта патология диагностируется довольно редко. Болезнь обычно является следствием различных патологий брюшной полости, когда на внутренние органы малого таза постоянно оказывалось чрезмерное давление.
Данная проблема достаточно широко распространена, ей страдает по разным данным от 15 до 80% женщин. К сожалению, данная патология трудноизлечима и склонна к рецидивам. Врачи пока не так много знают об этом заболевании и его разновидностях, поэтому больные часто не получают должного лечения.
Такая патология, как заднее ректоцеле или же другие ее разновидности, могут появиться по следующим причинам:
- Запоры в течение долгого времени, которые приводят к дисфункции прямой кишки;
- Слабость, причем врожденная, мышечно-связочного остова тазового дна;
- Патологические изменения, которые произошли в леваторах, то есть в мышцах, которые поднимают задний проход;
- Серьезно изменившаяся ректовагинальная перегородка;
- Дисфункция анального сфинктера;
- Различные патологии половых органов;
- Дистрофия или же атрофия ректовагинальной перегородки, а также мышечной группы тазового дна, которая связана с происходящими в организме женщины возрастными изменениями;
- Хронический бронхит, который сопровождается приступами сильного кашля;
- Слишком сильные физические нагрузки, например от тяжелых сумок, вполне может развиться ректоцеле;
- Ожирение.
Классификация недуга.
Развивается болезнь постепенно, поэтому ее течение разделяют на несколько стадий.
Для 1 степени характерно совсем незначительное выпячивание, которое можно обнаружить лишь во время ректального пальцевого исследования.
А вот ректоцеле 2 степени проявляется более ощутимо. У больного появляется очень стойкое ощущение не до конца опорожненного кишечника, а также нарушения акта дефекации. При этом выпячивание уже доходит до преддверия влагалища.
Многие пациенты задают врачу вопрос о том, ректоцеле 3 степени – что это? На этот вопрос специалисты отвечают, что такое ректоцеле сопровождается весьма неприятными симптомами, такими как частые позывы к дефекации и постоянное чувство переполненного кишечника. При этом как передняя стенка прямой кишки, так и задняя стенка влагалища, ощутимо выступают за пределы половой щели.
Причины заболевания.
Основными причинами ректоцеле считаются:
- Дисфункция прямой кишки, вызванная частыми запорами;
- Постоянные тяжелые физические нагрузки;
- Врожденная слабость мышц тазового дна;
- Ожирение;
- Дисфункция леваторов (мышц заднего прохода) и анального сфинктера;
- Гинекологические болезни;
- Беременность и роды;
- Возрастные изменения ректовагинальной перегородки и мышечного аппарата тазового дна.
Формы болезни.
У мужчин ректоцеле может быть задним (выпячивание стенки прямой кишки в сторону копчика).
Также выделяют 3 степени тяжести ректоцеле.
- 1 степень: выраженных жалоб нет, но при пальцевом исследовании прямой кишки отмечается небольшое выпячивание ее стенки.
- 2 степень: появляются жалобы на затруднение опорожнения прямой кишки, болезненность и дискомфорт при дефекации (опорожнении прямой кишки), при исследовании прямой кишки обнаруживается выраженное выбухание.
- 3 степень: к перечисленным симптомам присоединяются жалобы на болезненные позывы к опорожнению кишечника, чувство неполного опорожнения кишечника, развиваются осложнения, кровотечения из прямой кишки, анальные трещины, дефект стенки прямой кишки.
Диагностика недуга.
- Анализ анамнеза заболевания и жалоб (когда появились боли в животе, дискомфорт при дефекации, опорожнении прямой кишки, чувство неполного его опорожнения, длительные запоры, кровотечения при дефекации, с чем пациент связывает их появление).
- Анализ анамнеза жизни (заболевания, операции).
- Семейный анамнез (были ли у кого-то из близких родственников ректоцеле, другие заболевания желудочно-кишечного тракта).
- Определение болезненности внизу живота при пальпации (прощупывании) живота.
- Пальцевое исследования прямой кишки: при потугах обнаруживается выпячивание стенки кишки.
- Лабораторные методы исследования.
- Клинический и биохимический анализы крови. Это диагностика возможного малокровия, снижения гемоглобина белка-переносчика кислорода и эритроцитов, красные кровяные клетки в крови, воспалительных реакций, заболеваний печени, поджелудочной железы, почек.
- Анализ кала на скрытую кровь (при подозрении на скрытое кровотечение из кишечника).
- Копрограмма – анализ кала (можно обнаружить непереваренные фрагменты пищи, большое количество жира, грубые пищевые волокна).
Инструментальные методы исследования.
- Метод динамической дефекопроктографии – рентгенологическое исследование кишки во время процесса дефекации (опорожнения прямой кишки) для выявления возможного повреждения мышечно-связочного аппарата, трудностей при дефекации.
- Ректороманоскопия (визуальное обследование прямой кишки и части сигмовидной с помощью специального аппарата – эндоскопа), главный метод диагностики ректоцеле.
- Ирригоскопия (рентгенологическое обследование толстой кишки с введением рентгеноконтрастного, четко выявляемого на снимке, вещества).
- Колоноскопия (визуальное обследование толстого кишечника с помощью эндоскопа). При проведении этих исследований обнаруживают выпячивание стенки прямой кишки.
- Компьютерная томография (КТ) проводится для оценки состояния других органов брюшной полости (печени, поджелудочной железы, мочевого пузыря, почек, части неизмененного кишечника) и при подозрении на осложнения ректоцеле для их выявления.
- Ультразвуковое исследование (УЗИ) органов брюшной полости и малого таза для оценки состояния желчного пузыря, желчевыводящих путей, поджелудочной железы, почек, кишечника, для установления признаков задержки стула в кишечнике.
- Желательна также консультация уролога.
Лечение ректоцеле.
Лечение ректоцеле 1 степени консервативное. При 2 и 3 степени заболевания используются комбинированные методики, включающие в себя хирургическое вмешательство, пред- и послеоперационные консервативные мероприятия, направленные на устранение запоров, восстановление кишечной перистальтики и улучшения эвакуации содержимого из прямой кишки. Обязательной частью лечения ректоцеле является диета, предусматривающая увеличение количества грубой растительной клетчатки (для стимуляции моторной функции кишечника) и достаточное количество воды (для обеспечения мягкости фекальных масс).
Для восстановления регулярности акта дефекации больным ректоцеле назначают мягкие слабительные средства осмотического действия. Для коррекции состава кишечной микрофлоры применяют комбинированные пробиотики (например линекс). Для нормализации моторной функции кишечника используют прокинетики (мотилиум и его аналоги). Медикаментозную терапию ректоцеле дополняют физиопроцедурами и специальными комплексами ЛФК, направленными на укрепление мышц тазового дна.
Консервативная терапия позволяет замедлить развитие болезни, но не может обеспечить полное выздоровление. Единственным радикальным способом лечения ректоцеле является операция. Все хирургические вмешательства при данной патологии можно разделить на две группы: направленные на устранение кармана, образованного прямой кишкой, и имеющие целью укрепление перегородки между влагалищем и прямой кишкой. Для коррекции ректоцеле используется доступ через влагалище, прямую кишку, промежность либо переднюю брюшную стенку.
В процессе операции врач ушивает и фиксирует переднюю стенку кишки, осуществляет укрепление ректовагинальной перегородки и проводит мероприятия по восстановлению сфинктера. При комбинированной патологии наряду с ректоцеле, включающей в себя геморрой, трещину заднего прохода, цистоцеле либо полипы прямой кишки, выполняют комбинированное хирургическое вмешательство, направленное на устранение всех имеющихся нарушений. Операции могут проводиться как традиционным способом, так и с использованием эндоскопического оборудования. В ходе лечебной эндоскопии больной ректоцеле устанавливают сетчатый имплантат, укрепляющий ректовагинальную перегородку и препятствующий выпячиванию прямой кишки во влагалище. В пред- и послеоперационном периоде назначают ЛФК, физиотерапию, пробиотики и прокинетики.
При наличии противопоказаний к оперативному вмешательству пациенткам с 2 и 3 степенями ректоцеле рекомендуют использовать пессарий – специальное приспособление, которое вводят во влагалище для поддержания правильного положения органов малого таза. При своевременном начале лечения прогноз достаточно благоприятный. В список мероприятий по предотвращению развития ректоцеле включают исключение чрезмерных физических нагрузок, сбалансированную диету, регулярное наблюдение за пациентками во время беременности, своевременное лечение возникающих нарушений, адекватное родовспоможение и специальные комплексы ЛФК для укрепления мышц тазового дна. После операции пациенту назначается курс медикаментозной терапии. Также широко применяется лечение народными средствами и гимнастика, включающая определенные упражнения для восстановления организма.
При выполнении всех рекомендаций врача послеоперационный период проходит без осложнений, и пациенту удается сохранить привычный образ жизни. В дальнейшем пациенту необходимо придерживаться некоторых профилактических мероприятий, препятствующих развитию ректоцеле. В них входит скорректированный специалистом рацион, нормализующий микрофлору кишечника, умеренные физические нагрузки и ежедневные, правильно подобранные упражнения для поддержания здоровья.
